کاربردهای بالینی
۱- سندرم تونل کارپ (CTS):
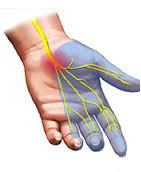
بیماران مبتلا به CTS، بیشترین بیماران مراجعه کننده به کلینیک نوار عصب و عضله را تشکیل می دهند. همچنین این بیماری، شایعترین مونونوروپاتی موضعی است که به دلیل گیر افتادن عصب مدیان در داخل تونل کارپ در مچ دست ایجاد می شود. این بیماری اغلب در خانمهای سنین ۳۰ تا ۹۰ سال اتفاق می افتد. خواب رفتگی و پاراستزی (بخصوص در هنگام خواب) در محل عصب دهی شاخه حسی مدیان، بخصوص انگشت سوم و دوم، شایعترین علامت بیماری به حساب می آید. همچنین بیماران به طور شایع از درد در ناحیه مچ دست در هنگام خواب و بعد از استفاده مکرر از دستها و انگشتان شکایت دارند و گاهی اوقات درد به قسمتهای بالاتر اندام فوقانی نیز کشیده میشود که با بیماریهای دیگری همچون رادیکلوپاتی و پلکسوپاتی اشتباه می شود.
نوار عصب و عضله به عنوان حساس ترین و دقیق ترین تست پاراکلینیک برای تشخیص بیماری به حساب می آید و از طرف دیگر از این تست ها برای تعیین پیش آگهی، شدت بیماری، نحوه درمان و افتراق آن از بیماریهای دیگر (همچون رادیکلوپاتی و نوروپاتی) نیز استفاده میشود. قابل ذکر است برای تعیین شدت بیماری، میزان کاهش سرعت هدایت عصبی، دامنه ی موج و یافته های نوار عضله مورد توجه قرار می گیرند.
۲- نوروپاتی:
نوروپاتی بیماری شایعی است که معمولاً با درگیری حس، ضعف ماهیچه ها و اختلال در رفلکسهای عمقی مشخص میشود. نوار عصب و عضله در واقع تکمیل کننده ی تاریخچه و معاینه ی بالینی است. نوروپاتیها علل متفاوتی دارند اما آنها را می توان به دو دسته کلی تقسیم نمود: الف) نوروپاتی ناشی از درگیری آکسون همچون نوروپاتی های ناشی از الکلیسم، یورمی و اغلب توکسینها ب) نوروپاتی ناشی از درگیری میلین همچون گیلن باره و اغلب دیابتها و بعضی از نوروپاتی ھای ارثی.
از نوار عصب و عضله برای افتراق دو گروه کلی نوروپاتی ها استفاده می شود. به طوری که در نوروپاتی ها با درگیری آکسون، کاهش دامنه موج و در نوروپاتی ها با درگیری میلین، کاهش سرعت هدایت عصبی در نوار عصب قابل مشاهده است و در نوار عضله نیز پتانسیل های دی نرواسیون اغلب با نوروپاتی های آکسونی مشاهده می شوند و پتانسیل عمل واحدهای موتور نیز دارای دامنه و طول زیاد میباشند. علاوه بر موارد ذکر شده، نوار عصب و عضله جهت تأیید تشخیص نوروپاتی و افتراق آن از بیماریهای مشابه همچون رادیکلوپاتی، تعیین محل ضایعه، تعیین نوع فیبرهای عصبی درگیر (حسی یا حرکتی)، تعیین ارثی و یا اکتسابی بودن نوروپاتی و تعیین شدت و پیش آگهی آن کاربرد دارد.
پیش آگهی بیماریهای نوروپاتی اغلب بر اساس میزان کاهش دامنه موج در نوار عصب تعیین میشود. به طور مثال در بیماری گیلن باره، در صورتی که دامنه موج عصب حرکتی در نوار عصب به میزان قابل توجهی کاهش یافته باشد، نشانه درگیری آکسونها، پیش آگهی بد و سرعت بهبودی کمتر است.
۳- میوپاتی:
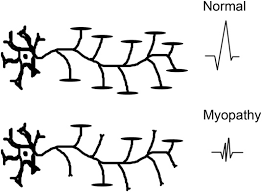
میوپاتی به دلیل اختلال اولیه در ماهیچه ایجاد می شود. عوامل ژنتیکی (همچون دیستروفی دوشن)، مواد توکسیک و داروها (همچون استروئید)، زمینه های التهابی (همچون بیماری پلی میوزیت) و بیماریهای سیستمیک (همچون بیماریهای تیروئیدی) از جمله عوامل مهم میوپاتی به حساب می آیند. در میوپاتی ها عضلات پروکسیمال بیش از عضلات دیستال دچار ضعف شده و نوار عضله برای تشخیص آن یک تست اختصاصی است.
در میوپاتی ها نوار عصب اغلب نرمال بوده اما در نوار عضله، پتانسیل عملی واحدهای موتور دارای دامنه (Amplitude) و طول ( (Durationکوچکی بوده و بصورت زود هنگام فرا خوانده می شوند. نوار عضله در بعضی از میوپاتی ها همچون پلی میوزیت نه تنها جهت تشخیص بیماری مهم است بلکه برای ارزیابی پیشرفت بیماری و نحوه ی پاسخ به درمان نیز کمک کننده است. قابل ذکر است که در پلی میوزیت، در ۹۰٪ موارد علایم تیپیک بیماری در نوار عضله قابل مشاهده است.
وجود علایم دی نرواسیون (شامل فیبریلاسیون و امواج مثبت) همراه با موجهای میوپاتیک از جمله مشخصات مهم در بیماری پلی میوزیت به حساب می آید. از طرف دیگر گاهی اوقات در این بیماران بدلیل مصرف استروئید به عنوان درمان، ممکن است در دراز مدت، میوپاتی ناشی از استروئید بروز کند که افتراق آن از میوپاتی اصلی (پلی میوزیت) مشکل خواهد بود که در این مواقع نیز می توان از نوار عضله کمک گرفت به طوری که در میوپاتی ناشی از استروئید علایم دی نرواسیون وجود نداشته اما در صورت عود بیماری پلی میوزیت، این علایم وجود دارند.
۴-نوروپاتی های فشاری و موضعی :(Entrapment neuropathy)
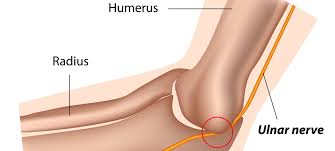
اعصاب مختلفی در بدن همچون عصب مدیان، رادیال، اولنار و پروانئال ممکن است به دلیل فشارهای موضعی و یا گیر افتادن آنها در بین دو سر یک عضله و یا در حین عبور از یک شیار استخوانی دچار ضایعه شوند. علایم این ضایعات اغلب با اختلال حسی (همچون بی حسی و پاراستزی) شروع شده و سپس با ضعف و آتروفی عضلاتی که توسط آنها عصب دهی می شوند، ادامه می یابد. نوار عصب و عضله در تشخیص نوع عصب درگیر و محل درگیری آن، افتراق از بیماریهای مشابه، تعیین شدت و پیش آگهی و نحوه ی درمان نقش مهمی دارد. به طور کلی در ضایعات خفیف، اغلب، از بین رفتن میلین (Demyelination) به صورت موضعی در عصب وجود دارد و آکسونها سالم باقی می مانند بنابراین در نوار عصب، کاهش سرعت هدایت عصبی مشاهده می شود. اما در ضایعات شدید که آکسونها نیز دچار ضایعه شده اند، کاهش دامنه موج در نوار عصب و علایم دی نرواسیون در نوار عضله قابل مشاهده است. به طور کلی در صورتی که دامنه ی موج طرف ضایعه دیده بیش از ۵۰٪ طرف سالم باشد نشانه پیش آگهی خوب، و در صورتی که کمتر از ٪۱۰ باشد نشانه پیش آگهی بد است.
۵ - ضایعات ناشی از تروما:
تروما یکی از علل شایع ضایعات عصبی است که گاهی اوقات خفیف بوده و پس از چند روز تا چند ماه، ضایعه به طور کامل قابل برگشت خواهد بود و گاهی اوقات نیز ضایعات شدید بوده و ممکن است به عمل جراحی احتیاج باشد. برای تشخیص اعصاب آسیب دیده و همچنین تعیین شدت ضایعه، پاتوفیزیولوژی و پیش آگهی آن می توان از نوار عصب و عضله کمک گرفت. به طور کلی، ضایعات عصبی را برحسب شدت و پاتوفیزیولوژی آن به سه دسته تقسیم میکنند:
الف) نورآپراکسی (Neurapraxia): نورآپراکسی یک ضایعهٔ خفیف است که آکسونها سالم باقی میمانند و در مدت چند روز تا حداکثر ۹ ماه بهبودی حاصل می شود. نورآپراکسی اغلب به دلیل ایجاد فشار (Compression) موضعی بر روی عصب ایجاد می شود. در نوار عصب، گرچه هدایت ایمپالسهای عصبی مختل می شود اما به دلیل از بین نرفتن آکسونها، دی ژنره شدن آکسونها (Wallerian degeneration) در دیستال به محل ضایعه ایجاد نمی شود و امواج بدست آمده در دیستال به محل ضایعه، نرمال خواهد بود. در نوار عضله نیز به دلیل سالم بودن آکسونها معمولا علایم دی نرواسیون مشاهده نمی شود.
ب) آکسونوتمز (Axonotmesis): در آکسونوتمز، بر خلاف نورآپراکسی، مرگ آکسونها و به دنبال آن دی ژنره شدن آنها (Wallerian degeneration)، دیستال به ضایعه ایجاد می شود اما بافتهای پیوندی اطراف آکسون بدون تغییر باقی می مانند. این ضایعات، اغلب به دلیل شکستگیهای بسته یا جابجایی (Dislocation) عضو اتفاق می افتند. در نوار عصب، پس از گذشت ۷ روز از ضایعه ی کامل عصبی، دی ژنره شدن آکسونها اتفاق افتاده و آکسونهای دیستال به محل ضایعه از بین می روند و تحریک آکسونهای موتور در دیستال به ضایعه، هیچگونه پاسخ موتور را ایجاد نمی نماید. همین وقایع، ده روز پس از ضایعه برای اعصاب حسی رخ می دهد و ضایعات ناقص در زمانهای مشابه، تغییرات کمتری را نشان می دهند. بنابراین ۷ تا ۱۰ روز پس از تروما، می توان ضایعات نورآپراکسی را از آکسونوتمز، افتراق داد. علاوه بر این، در نوار عضله نیز پس از ۲ تا ۳ هفته علایم دینرواسیون قابل مشاهده خواهد بود. بنابراین برای درخواست نوار عصب در تروما، می بایست زمانهای فوق را مد نظر گرفت.
ج) نوروتمز (Neurotmesis): در نوروتمز، علاوه بر آکسونها، بافتهای پیوندی اطراف آکسون نیز دچار ضایعه شده و در واقع، قطع کامل عصب اتفاق می افتد. در این ضایعات، پیش آگهی بد بوده و ممکن است جراحی ضروری باشد. متأسفانه، با استفاده از نوار عصب و عضله نمی توان نوروتمز را از آکسونوتمز، تمایز داد.
۶ - پلکسوپاتی:
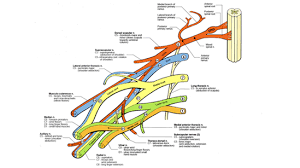
پلکسوسهای براکیال و لومبوساکرال در یک محفظه استخوانی قرار دارند. شایعترین علل ضایعه به پلکسوس براکیال شامل، کشش بیش از حد عضو (مانند Erb's palsy در نوزادان در حین زایمان)، فشرده شدن پلکسوس در بین ساختمانهای مجاور و یا ضایعات ناشی از گلوله می باشد و شایعترین علل ضایعه به پلکسوس لومبوساکرال، فشرده شدن پلکسوس به صورت موضعی، نوروپاتی دیابتی و عوارض جراحی پلویس یا زایمان می باشد.
نوار عصب و عضله تنها تکنیکی است که می تواند فعالیت پلکسوس را ارزیابی نماید. با نوار عصب و عضله می توان ضایعات پروکسیمال به پلکسوس شامل ریشه های عصبی (roots) و یا ضایعات دیستال به آن شامل ضایعات اعصاب محیطی که می توانند علایمی شبیه به پلکسوپاتی داشته باشند افتراق داد. به طور مثال، چون عضلات سراتوس قدامی و رومبوئید مستقیماً از ریشه های عصبی عصب می گیرند، وجود علایم دی نرواسیون در این عضلات نشانه درگیری ریشه های عصبی است و یا در صورتی که درگیری Medial cord داشته باشیم، ماهیچه های Intrinsic دست که توسط مدیان و اولنار عصب دهی می شوند، علایم دی نرواسیون را نشان می دهند اما اگر فقط عصب محیطی اولنار ضایعه دیده باشد، عضلاتی که توسط مدیان عصب دهی می شوند بدون تغییر باقی خواهند ماند و فقط عضلاتی علایم را در نوار عضله نشان می دهند که توسط اولنار عصب دهی می شوند. همچنین با استفاده از نوار عصب و عضله می توان پاتوفیزیولوژی ضایعه (افتراق آکسونوتمز از نورآپراکسی)، شدت ضایعه و پیش آگهی و نحوه درمان را نیز بررسی نمود. برای تعیین شدت ضایعه و پیش آگهی آن اغلب از مقایسه ی دامنه ی موج اعصاب مختلف در دو طرف کمک گرفته می شود.
۷- رادیکلوپاتی و دیسک:
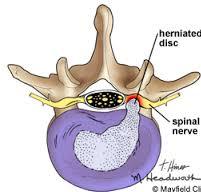
رادیکلوپاتی های ناشی از فشار دیسک یا عوامل دیگر بیماریهای شایعی می باشند که اغلب در ناحیه گردن یا کمر ایجاد می شوند. بیماران با رادیکلوپاتی های گردنی اغلب با درد گردن همراه با دردهای رادیکولار اندام فوقانی و در رادیکلوپاتی های کمری اغلب با درد کمر همراه با دردهای رادیکولار اندام تحتانی مراجعه می نمایند. نوار عصب و عضله یکی از راههای تشخیص بسیار مناسب به حساب می آید. گرچه برای تشخیص بیماریهای فوق از MRI یا CT Scan نیز می توان کمک گرفت اما تستهای فوق، آناتومی ضایعه را نشان می دهند در حالیکه نوار عصب و عضله، فیزیولوژی ضایعه را نشان می دهد و در واقع شدت فشار دیسک و یا عوامل دیگر بر روی ریشه اعصاب توسط نوار عصب و عضله مشخص می شود. از طرف دیگر، با توجه به اینکه MRI کمتر در دسترس می باشد و نسبت به نوار عصب و عضله گران تر می باشد، استفاده از نوار عصب و عضله در بسیاری از موارد به عنوان یک راه تشخیصی جایگزین مورد توجه قرار گرفته است. گرچه در مواقعی که در نوار عصب و عضله درگیری شدید در ریشه عصبی گزارش شود و یا اینکه بیمار احتیاج به عمل جراحی داشته باشد، انجام MRI اندیکاسیون خواهد داشت.
نکته دیگر اینکه اخیراً بسیاری از مراکز علمی توصیه می نمایند قبل از عمل جراحی دیسک، نوار عصب و عضله انجام شده تا وضعیت ریشه های عصبی مورد بررسی قرار گیرد و شدت ضایعه تعیین شود. همچنین گاهی اوقات بیمار پس از جراحی، شکایاتی را بیان می کند که مشخص نیست قبل از عمل وجود داشته یا بعد از عمل ظاهر شده است که از نظر قانونی ممکن است برای جراح مشکلاتی را به همراه داشته باشد و انجام نوار عصب و عضله قبل از جراحی و مقایسه آن با بعد از عمل، می تواند به حل آن کمک نماید.
به طور کلی در مطالعات مختلف نشان داده شده که وضعیت کلینیکی بیمار با نوار عصب و عضله همخوانی بیشتری داشته تاCT scan . همچنین از نوار عصب و عضله برای افتراق رادیکلوپاتی از پلکسوپاتی یا نوروپاتی که گاهی اوقات علایمی شبیه به رادیکلوپاتی می دهند می توان استفاده نمود. در نوار عصب تستی وجود دارد بنام رفلکس H، که از بین رفتن و یا طولانی شدن یک طرفه این رفلکس برای تشخیص درگیری شاخه اول ساکروم (S1) که شایعترین شاخه ی درگیر در دیسک های کمری است بسیار مهم است و در مطالعات مختلف، همخوانی آن با MRI، حدود ٪۹۰ گزارش شده است.
۸ - فلج بِل (Bell's Palsy):
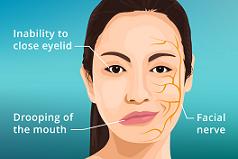
فلج بل، شایعترین بیماری عصب هفتم مغزی است. علت آن ناشناخته است و شروع آن بصورت حاد بوده و در نیمی از بیماران حداکثر فلجی در مدت ۴۸ ساعت و در بقیه بیماران تا ۵ روز ظاهر میشود. ۸۰٪ بیماران به سرعت در مدت چند هفته تا ۲ ماه بهبود می یابند. نوار عصب و عضله نه تنها جهت تشخیص قطعی آن مورد استفاده قرار می گیرد، بلکه برای تعیین پیش آگهی و شدت آن نیز نقش مهمی دارد. به طوری که مقایسه دامنه (آمپلی تیود) موج عصب هفتم در طرف ضایعه دیده و سالم می تواند هم شدت ضایعه را مشخص کند و هم پیش آگهی آن را تا حدود زیادی معین نماید. در مطالعات مختلف مشخص شده اگر دامنه موج موتور پس از گذشت ۵ روز در طرف ضایعه دیده، حدود ۱۰٪ طرف سالم باشد، ضایعه شدید بوده و برای برگشت ضایعه، ۶ تا ۱۲ ماه زمان لازم است و اگر بین ۱۰ تا ۳۰٪ باشد، شدت ضایعه متوسط بوده و ۲ تا ۸ ماه زمان لازم است و اگر بیش از ۳۰٪ باشد، نشانه پیش آگهی خوب است و بهبودی در مدت ۲ ماه اتفاق می افتد. از طرف دیگر وجود علایم دی نرواسیون در نوار عضله پس از گذشت ده روز نیز نشانه پیش آگهی بد بوده و به طور متوسط پس از گذشت ۳ ماه، بهبودی شروع شده و ممکن است برای تکمیل آن به ۲ سال زمان نیاز باشد که در اغلب موارد نیز بهبودی به طور ناقص اتفاق می افتد. علاوه بر نوار عصب معمولی، تست دیگری بنام تست رفلکس چشمک زن (Blink reflex) که کل مسیر رفلکس، شامل عصب هفتم، عصب پنجم و Pons را بررسی میکند، نیز در بیماران مبتلا به فلج بل استفاده می شود که در صفحات بعد توضیح داده شده است.
۹ - بیماریهای نرون حرکتی (Motor neuron diseases):

جسم سلولى نرونهای حرکتی بیشتر در قشر مخ، هسته های ساقه مغز و شاخ پیشین نخاع، قرار دارند. بیماریهای نرون حرکتی، موجب تحلیل و مرگ نرونهای حرکتی می گردند و بسته به اینکه نرونهای حرکتی در کدام قسمت دچار ضایعه شده باشند، نشانه های بالینی متفاوتی پدید می آید و نامهای متفاوتی خواهند داشت. به طور مثال، در بیماری پولیو یا فلج اطفال، تنها سلولهای حرکتی شاخ پیشین نخاع دچار ضایعه شده و فلج شل (Flaccid) ایجاد می شود اما در بیماری آمیوتروفیک لترال اسکلروز (ALS)، هم نرونهای حرکتی بالایی (Upper motor neurons) و هم نرونهای حرکتی پایینی( Lower motor neuron ) گرفتار شده و علایم فلج مرکزی و محیطی به طور همزمان ایجاد خواهد شد.
نوار عصب و عضله نقش مهمی در تشخیص بیماریهای فوق خواهد داشت چرا که در میلوگرافی، MRI و CT Scan هیچگونه علایمی دیده نمی شود و آزمایش خاصی نیز برای تشخیص آنها وجود ندارد و نوار عصب و عضله پس از تاریخچه و معاینات بالینی، تنها راه تشخیص به حساب می آید. در ضایعات نرونهای حرکتی، علایم دی نرواسیون، افزایش دامنه، طول و فاز پتانسیل عمل واحدهای موتور و فاسیکولاسیون در نوار عضله قابل مشاهده است. بنابراین در تمام بیمارانی که با ضعف ماهیچه ها بدون درگیری حس مراجعه می نمایند، می بایست بیماریهای نرون حرکتی را مدنظر گرفت و از نوار عصب و عضله برای تشخیص آن استفاده نمود. نکته قابل توجه دیگر اینکه، در صورتی که بیمار فقط علایم بیماری نرون حرکتی بالایی (Upper motor neuron) داشته باشد (مانند تومورهای مغزی یا سکته مغزی)، انجام نوار عصب و عضله اندیکاسیون نخواهد داشت و علایم خاصی را بجز کاهش تعداد واحدهای موتور نمی توان مشاهده نمود.
ادامه در صفحه بعد ( تست میاستنی و ...)