مهم ترین راه تشخیص بیماریها ابتدا گرفتن تاریخچه بیماری و سپس معاینه فیزیکی است. در اینجا چند روش معاینه فیزیکی برای تشخیص بیماریهای اسکلتی و مفصلی به اختصار برای استفاده پزشکان شرح داده می شود.
معاینه
1. معاینات عصبی
در بسیاری از بیماران ، مثل بیماری های عصبی عضلانی و بیماری های ستون فقرات، معاینه عصبی کامل از بیمار ضروری است. ضمن معاینات عصبی بررسی رفلکس های جلدی و وتری، بابنسکی و کلونوس ضروری است. در امتحان حسی باید حس با سوزن، اشیاء لطیف مثل پنبه، حس به سرما و گرما امتحان گردد. گاه لازم است در مناطقی که اختلاف حسی وجود دارد، تصویر منطقه در پرونده بیمار منعکس گردد.
البته بهترین و قابل اعتمادترین روش برای ارزیابی حسی در انتهای اندام، استفاده از روش قدرت افتراق دو نقطه یا 2PD (Two Point Discrimination) است.
2. آزمایش قدرت عضلات (Muscle Testing)
در بعضی از بیمارن توانبخشی مثل پولیومیلیت، سکته مغزی ، نوروپاتی و پارگی دیسک بین مهره ای، بررسی قدرت عضلات ضروری است. قدرت عضلات به طور جداگانه باید اندازه گیری شده و در پرونده بیمار یادداشت شود.
عضلات را از نظر قدرتشان به شش درجه تقسیم میکنند:
1- عضله ای که در آن هیچ گونه قدرت انقباضی وجود نداشته باشد، None یا صفر.
2-عضله ای که انقباض آن با دست ملموس بوده اما قادر به انجام هیچ گونه کاری نیست، Trace یا +1
3- عضله ای که انقباض آن باعث انجام کار در عضو میگردد به شرطی که نیروی جاذبه از آن گرفته شود، poor یا +2
4- عضله ای که انقباض آن باعث انجام کار در مقابل نیروی جاذبه میگردد ولی علیه مقاومت نمی تواند کاری انجام دهد، Fair یا +3
5- عضله ای که انقباض آن باعث انجام کار در مقابل نیروی جاذبه می گردد و علیه مقاومت تا اندازه ای میتواند کار کند، Good یا +4
6- عضله ای که قدرت انقباض آن طبیعی بوده و به خوبی می تواند علیه مقاومت کار کند، Normal یا +5
3) بررسی آتروفی عضلات
عضلات اندام ها در اثر بیماری های مختلف که منجر به کم کاری عضو می گردند به تدریج دچار آتروفی می شوند، مثل آتروفی عضلات ران ناشی از پارگی منیسک زانو. این آتروفی گرچه به خوبی مشهود است، ولی برای بررسی پیشرفت و یا بهبود آن اندازه گیری دقیق ضروری است. برای اندازه گیری آتروفی عضلات در اندام ها، یک نقطه را در دو طرف علامت گذاشته (مثلا نقطه ای در 15 سانتی متری برجستگی درشت نی برای اندازه گیری آتروفی عضلات ران) و قطر آن را در دو طرف اندازه گیری می کنیم. تفاوت قطر عضو در دو نقطه فوق مقدار آتروفی را نشان می دهد.
4)اندازه گیری طول اندام ها
بعضی از ضایعات ارتوپدی به اختلاف طول اندام ها منجر می گردد. این اختلاف طول اگر جزئی و در اندام فوقانی باشد مشهود نبوده و باعث اختلاف در کار عضو نمی گردد در حالی که در اندام تحتانی بیشتر مشهود بوده و در صورتی که زیاد باشد باعث لنگیدن می شود. کوتاهی اندام ها به دو صورت کوتاهی حقیقی و ظاهری خود نمایی می کند.
برای اندازه گیری کوتاهی ظاهری در اندام تحتانی، فاصله بین ناف تا زیر قوزک داخلی را اندازه گیری می کنیم. برای اندازه گیری کوتاهی حقیقی فاصله بین دو نقطه استخوانی مثلا فاصله بین خار خاصره ای قدامی فوقانی تا زیر قوزک داخلی را در دو طرف اندازه گیری میکنیم که تفاوت آن دو مقدار، کوتاهی حقیقی را نشان می دهد. در مواردی مانند کجی لگن (Pelvic Tilt) یا کنترکچرهای عضلات اطراف لگن طول ظاهری اندام متفاوت از طول حقیقی اندام می باشد در حالی که در مواردی که کوتاهی واقعی در اندام وجود داشته باشد (Libm Shorting) یا مانند دررفتگی مادرزادی هیپ طول حقیقی کمتر از طول ظاهری می باشد.
5) معاینه زانو :
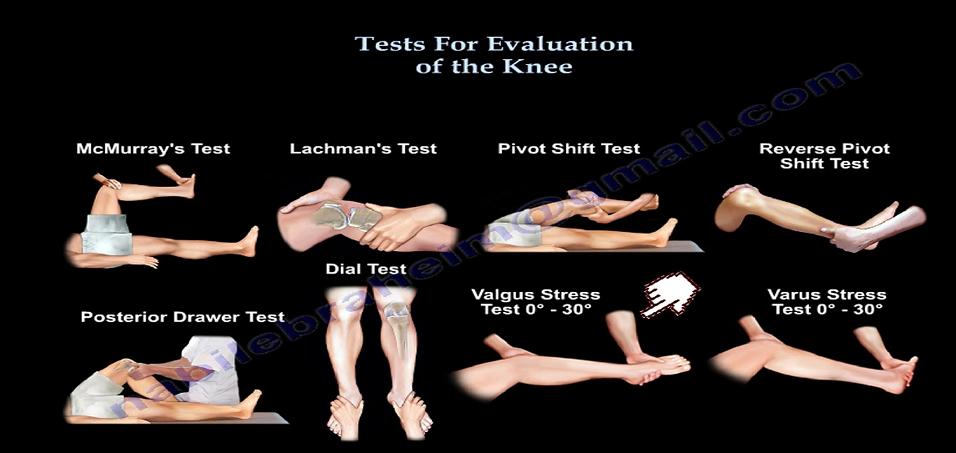
زانو یکی از مفاصل مهم بدن است که با توجه به پیچدگی های خاص خود و وجود انواع رباطها ، منیسک و ...معاینه آن از اهمیت زیادی برخوردار است . لذا در ابتدا معاینه این مفصل را مورد بحث قرار خواهیم داد.
معاینه رباط های جانبی داخلی و خارجی زانو
معاینه های واروس ووالگوس استرس: بیمار به پشت می خوابد،ابتدا واروس و والگوس تست را در اکستانسون زانو انجام میدهیم. اگر در اکستانسون کامل زانو در سمت مدیال یا لترال باز شود به معنای پارگی همزمان کپسول مفصلی و لیگامان های صلیبی علاوه بر MCL و LCL می باشد. برای معاینه اختصاصی MCL؛ والگوس استرس تست انجام میشود که یک دست روی قسمت لترال زانو و دست دیگر مچ پارا نگه می دارد و یک والگوس استرس به زانو با 30 درجه فلکشن، وارد میشود.
برای معاینه اختصاصی LCL واروس استرس انجام میدهیم که یک دست روی مدیال زانو و دست دیگر هم مچ پا را نگه می دارد و به زانو با 30 درجه فلکشن در راستای واروس استرس وارد میشود. حرکت بیش از اندازه یا نبود یک Firm end Point موید یک پارگی لیگامان داخلی جانبی (MCL) یا پارگی لیگامان خارجی جانبی (LCL) می باشد.
معاینه رباط های صلیبی قدامی
آزمون کشویی قدامی(Ant.Drawer test): بیمار باید طاق باز دراز بکشد و زانوهارا 90 درجه خم کرده، پاها را صاف روی میز بگذارد، پا را ثابت کنید (می توانید روی انتهای پای بیمار بنشینید) و انگشتان شست خود را روی پلاتوی تیبیا و سایر انگشتان خود را در اطراف ساق قرار داده، همسترینگ ها باید شل باشند و برای آزمون لیگامان صلیبی قدامی تیبیا را به جلو، هل دهید. اگر این لیگامان سالم باشد، باید ناگهان حرکت تیبیا به قدام را با یک نقطه انتهای سفت متوقف کند.
آزمون لاکمن(Lachmann): از حساسیت و ویژگی بیشتری برای ارزیابی لیگامان صلیبی قدامی برخوردار است. پروگزیمال تیبیا را بگیرید و تیبیا را به جلو هل دهید. در صورتی که بیش از 6-8 میلی متر لقی وجود داشته باشد یا میزان لقی بیش از زانوی غیر مبتلا باشد یا نقطه انتهایی نرم باشد، لیگامان پاره شده باشد، اگر نمی توانید فمور را محکم بگیرید و ثابت کنید می توانید آزمون لاچ من را بدین صورت اصلاح کنید؛ زانوی خود را زیر زانوی بیمار قرار داده با یک دست دیستال فمور را به پایین فشار دهید و با دست دیگر تیبیا را جلو بکشید.
ارزیابی لیگامان صلیبی خلفی
آزمون کشویی خلفی(Post.Drawer test): برای آزمودن یکپارچگی لیگامان صلیبی خلفی، آزمون کشویی خلفی را انجام دهید و شواهد فرو رفتگی تیبیا را ارزیابی کنید همانند آزمون کشویی قدامی بیمار باید طاق باز دراز بکشد و زانو را 90 درجه خم کند. پا باید صاف روی میز قرار گیرد. پا را ثابت کنید (میتوانید روی انتهای پای بیمار بنشینید) و انگشتان شست خود را روی توبرکل تیبیا و سایر انگشتان خود را دور ساق قرار دهید و سپس تیبیا را به عقب هل دهید تا لیگامان صلیبی خلفی را ارزیابی کنید. اگر این لیگامان سالم باشد باید یک نقطه انتهای سفت وجود داشته باشد و تیبیا اندکی به عقب جا به جا شود.
آزمون فرورفتگی تیبیا، آزمون دیگری برای بررسی تمامیت این لیگامان است. از بیمار بخواهید هر دو زانو را 90 درجه خم کند و هر دو پا را صاف روی میز قرار دهید.سپس راستای پلاتوی تیبیا را مشاهده کنید در حالت طبیعی پلاتوی تیبیا ازکندیل فمور فرا تر است اگر تیبیای مبتلا در مقایسه با پلاتوی تیبیای غیر مبتلا روی فمور به خلف جا به جا شود یا فرو برود، ممکن است لیگامان صلیبی خلفی پاره شده باشد.
معاینات منیسک
مهم ترین تست برای بررسی پارگی منیسک بررسی وجود تندرنس موضعی در خط مفصلی می باشد. همچنین میتوان از دو مانور رایج برای ارزیابی پارگی منیسک استفاده نمود.
آزمون مک موری:بیمار طاق باز دراز میکشد. برای آزمون منیسک داخلی، یک دست را روی قدام زانو قرار داده شست و سایر انگشتان را روی خطوط مفصلی خارجی و داخلی بگذارید. پاشنه بیمار را با دست دیگر بگیرید و با استفاده از دست اول، تیبیا را به خارج بچرخانید و زانو را از فلکشن کامل به اکستانسون بیاورید. برای آزمودن منیسک خارجی، این مانور با اعمال چرخش داخلی تکرار میشود.
کلیک، گرفتگی یا تق کردن در خط مفصلی در اوایل یا اواسط اکستانسون ممکن است نشانه پارگی منیسک باشد.
در ازمون فشار دادن آپلی(apley) یا آزمون ساییدن، بیمار به شکم میخوابد و زانو 90 درجه خم می شود. با قرار دادن محکم زانو یا دست خود روی بالای خلف ران بیمار، ران را ثابت کنید. پا را بگیرید و حین چرخاندن تیبیا به داخل و خارج یک نیروی فشارنده به سمت پایین وارد کنید. درد هنگام فشار دادن، برای پارگی منیسک مثبت تلقی می شود.
معاینه پاتلو فمورال
Patello Fermoral Grind test:بیمار به پشت میخوابد و زانو در اکستانسیون کامل قرار میگیرد. Web اول دست روی قسمت فوق زانو قرار میگیرد از بیمار میخواهیم که چهار سر را منقبض کند در حالی که پاتلا را به سمت اینفریور و down ward فشار میدهیم، درد قدام زانو ایجاد شود،مطرح کننده اختلال کارکرد مفصل پاتلو فمورال است.
6) معاینه ستون فقرات جهت دیسک کمر
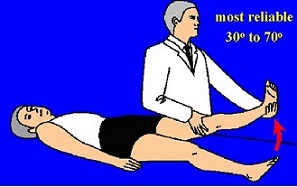
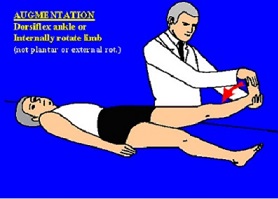
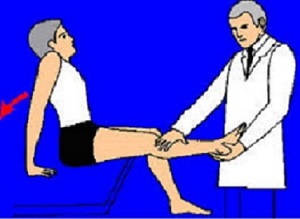
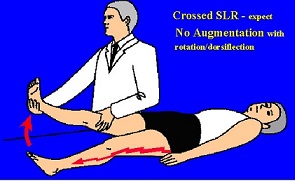
آزمایش لازک
آزمایش لازک (Straight Leg Raising) به این طریق است که در حالی که بیمار به پشت خوابیده است اندام تحتانی را به طور مستقیم بالا می آوریم. در حال طبیعی اندام تحتانی را بدون ایجاد ناراحتی می توان 80 تا 90 درجه بالا آورد. در بعضی بیماری های ستون مهره ای کمری مانند پارگی دیسک بین مهره ای بالا آوردن اندام تحتانی به طور مستقیم محدود و دردناک است. زاویه ای را که پس از آن، بالا آوردن پا محدود و دردناک می شود یادداشت می کنیم. در همین وضعیت اگر مچ پا به بالا کشیده شود درد بیمار شدت می یابد (به علت کشیدگی ریشه های اعصاب).
همین آزمایش را می توان در حالی که بیمار کنار تخت نشسته و پاها را آویزان کرده است انجام داد. به این ترتیب که بیمار به جلو خم می شود و معاینه کننده یک دستش را روی زانو و دست دیگر را زیر پاشنه بیمار می گذارد و پا را تا موقعی که بیمار احساس درد کند، بالا می آورد.
7) معاینه شانه و روتاتور کاف
معاینه شانه
دامنه حرکات:
حرکات شانه به دو صورت پاسیو توسط معاینه کننده و سپس به صورت اکتیو در کلیه جهات و در هر دو طرف معاینه می شود. باید دانست مهمترین حرکت شانه از نظر بالینی حرکت بالا بردن قدامی شانه (Forward Elevation) می باشد. این حرکت ترکیبی از حرکات فلکسیون و ابداکسیون می باشد.
اگر بخواهیم کلیه حرکات شانه را به سرعت معاینه کنیم می توانیم از بیمار بخواهیم ابتدا دست همان سمت را بر روی کتف مقابل بگذارد. با این کار حرکات اکتانسیون، ادداکسیون و چرخش به داخل بررسی می شود. سپس بیمار دستش را به پشت سر می رساند. این کار حرکات ابداکسیون، فلکسیون و چرخش به خارج را ارزیابی می کند .
به چند تست بالینی اختصاصی نیز در اینجا اشاره می شود:
علامت و تست گیر کردن (Impingement Sign and Test)
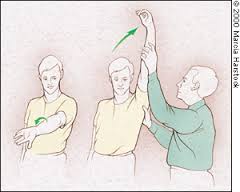
بالا آوردن اندام در وضعیت فلکسیون و مختصر ابداکسیون شانه بعد از 90 درجه باعث ایجاد درد می شود . این علامت می تواند دلیل بر التهاب یا پارگی در تاندون های کلاهک چرخاننده باشد. تکرار این عمل چند دقیقه پس از تزریق ماده بی حس کننده موضعی در فضای زیر زائده آکرومیون تست گیر کردن نامیده می شود. در صورتی که با این کار درد مریض از بین رفت تشخیص فوق تایید می شود.
علامت وحشت (Apprehension Sign)
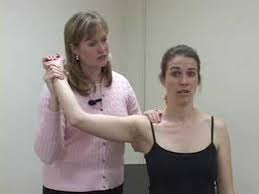
بیمار می نشیند و معاینه کننده اندام فوقانی را در وضعیت 90 درجه ابداکسیون و چرخش به خارج از مفصل شانه نگه داشته و از پشت فشار مختصری به مفصل شانه وارد می کند. احساس ترس و نگرانی از در رفتن مفصل و یا درد می تواند دال بر وجود نا پایداری قدامی در شانه باشد .
علامت افتادن بازو (Drop Arm Sign)
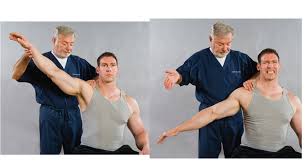
معاینه کننده اندام مبتلا را در حالت 90 درجه ابداکسیون شانه و مختصر چرخش به داخل نگه می دارد. با رها کردن بازو بیمار قادر به نگه داشتن آن نبوده و اندام به پایین می افتد. این علامت دال بر پارگی وسیع در تاندون سوپرااسپیناتوس می باشد .
تشخیص پارگی روتاتور کاف در ناحیه شانه
معاینات بالینی زیر جهت تشخیص پارگی روتاتور کاف اهمیت دارند:
Jobe Test:
 در این معاینه که به Supraspinatus Test معروف است؛ شانه ها 90 درجه ابداکت میشوند؛ 30 درجه فلکس میشود وسپس دست کاملا به سمت داخل میچرخد به گونه ای که شست به سمت کف اتاق نشانه می رود. سپس از بیمار میخواهیم در مقابل مقاومت ما دستش را به سمت بالا بیاورد. در این معاینه عمدتا عضله سوپرااسپیناتوس معاینه می شود. به علت نحوه قرار گرفتن دست که شبیه خالی کردن قوطی کنسرو میباشد بعضی از مولفین از این تست به عنوان خالی کردن قوطی کنسرو یا (empty can test) نام می برند.
در این معاینه که به Supraspinatus Test معروف است؛ شانه ها 90 درجه ابداکت میشوند؛ 30 درجه فلکس میشود وسپس دست کاملا به سمت داخل میچرخد به گونه ای که شست به سمت کف اتاق نشانه می رود. سپس از بیمار میخواهیم در مقابل مقاومت ما دستش را به سمت بالا بیاورد. در این معاینه عمدتا عضله سوپرااسپیناتوس معاینه می شود. به علت نحوه قرار گرفتن دست که شبیه خالی کردن قوطی کنسرو میباشد بعضی از مولفین از این تست به عنوان خالی کردن قوطی کنسرو یا (empty can test) نام می برند.
EXTERNAL ROTATION STRESS TEST

: برای معاینه اکسترنال روتاتورهای شانه شامل اینفرا اسپیناتوس و ترس مینور به کار میرود. در این معاینه آرنج 90 درجه فلکس میشود و بازو به بدن می چسبد. سپس از بیمار میخواهیم در مقابل نیروی مخالف؛ دست خود را به خارج بچرخاند.
Lift-off test :
 برای معاینه عضله ساب اسکاپولاریس از این تست استفاده می شود. پشت دست بیمار در پشت بدن قرار می گیرد. از بیمار می خواهیم که دست را از بدن دور کند.
برای معاینه عضله ساب اسکاپولاریس از این تست استفاده می شود. پشت دست بیمار در پشت بدن قرار می گیرد. از بیمار می خواهیم که دست را از بدن دور کند.
8) معاینه نوزادان و کودکان
تست ارتولانی (Ortolani Test):
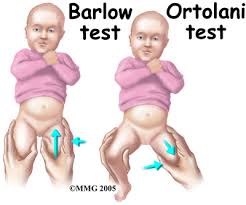
این آزمایش را در حالی انجام می دهیم که نوزاد به پشت خوابیده، مفصل ران و زانو خم شده اند. پزشک با یک دست اندام تحتانی را طوری دست می گیرد که شست در طرف داخل و انگشتان دیگر در طرف خارج ران قرار گیرند، و دست دیگر لگن را ثابت می کند. ابداکسیون مفصل ران در حالی که انگشتان از خارج ران به بالا فشار می آورند، باعث جا افتادن سر دررفته به داخل استابولوم می گردد (Dislocated Hip). احساس جا افتادن برای پزشک محسوس بوده (Click) و گاهی همراه با آن صدایی هم شنیده می شود (Reduceable Hip).
تست بارلو (Barlow's Test):
نظیر تست ارتولانی بوده منتهی بالعکس آن. در این آزمایش پزشک نوزاد را نظیر وضعیت قبلی قرار داده ضمن ادداکسیون مفصل ران با شست فشار روی قسمت داخل ران، به سمت خارج وارد آورده باعث دررفتگی مفصل ران می گردد . احساس دررفتن مفصل (Click) برای پزشک ملموس است (Dislocatable Hip).
از 3 ماهگی به بعد:
1.آزمایش ارتولانی و بارلو: در این دوره معمولا مثبت نیست.
2.محدودیت ابداکسیون ران: مهمترین معاینه بعد از 3 ماهگی محدود ابداکسیون ران می باشد.
3.کوتاهی در اندام تحتانی طرف مبتلا: به طوری که اگر مفصل ران و زانو را خم کنیم زانو ها در امتداد و هم سطح یکدیگر قرار نمی گیرند، این تست به نام آزمایش آلیس (Allis Test) یا آزمایش گالزی (Galezzi Test) معروف است (شکل 6-17).
4.راه رفتن کودک: معمولا به تاخیر می افتد و در موقع راه رفتن میلنگد؛ در دررفتگی یک طرفه اندام تحتانی، طرف مبتلا کوتاه بوده و کودک موقع راه رفتن تنه را به طرف مبتلا خم می کند (Trendelenburg Gait). در دررفتگی دو طرفه کودک در موقع راه رفتن تنه را به هر طرف خم کرده که آن را اصطلاحا راه رفتن اردک وار (Waddling Gait) گویند.
5.گاه کودک لوردوز کمری واضح دارد که در موقع ایستادن و راه رفتن جلب توجه می کند. این افزایش لوردوز در انواع دوطرفه واضح تر است.
6. در دررفتگی دوطرفه مفصل ران ، نامتقارن بودن چین کفل وجود نداشته ولی پرینه آنها وسیع تر از معمول است.
7.آزمایش ترندلنبرگ (Trendelenburg Test):

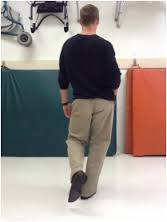
اگر شخص سالم به هنگام ایستادن روی یک پا تکیه کند و پای دیگر را از زمین بلند کند، انقباض عضلات ابداکتور مفصل ران، در طرفی که شخص روی آن ایستاده، باعث نگه داشتن لگن در وضعیت افقی می شود . در دررفتگی مادرزادی مفصل ران، عضلات ابداکتور مفصل ران در طرف دررفته ضعیف تر می شوند. علت این ضعف این است که در دررفتگی مادرزادی مفصل هیپ سر فمور به سمت بالا جابجا شده و باعث نزدیک شدن Origin و Insertion عضلات ابداکتور هیپ می شود و بنابراین بازوی موثر عضلات ابداکتور کوتاه می شود و عضله کارایی خود را تا حد زیادی از دست می دهد. حال اگر کودک مبتلا به دررفتگی مفصل ران روی پای طرف مبتلا (هیپ دررفته) بایستد و پای دیگر را از زمین بلند کند عضلات ابداکتور طرف مبتلا قادر نخواهد بود لگن را در حالت افقی نگه دارد و در این حالت لگن به طرف سالم به پایین بیافتد (زاویه دار می شود) و کودک این نقیصه را با انتقال وزن بدن برروی طرف مبتلا جدا می کند و در نتیجه خود را به طرف مبتلا خم می کند. این حالت را ترندلنبرگ مثبت (Positive Trendelenburg) گویند بنابراین در این آزمون لگن به سمت هیپ سالم منحرف شده و بدن کودک به سمت مبتلا منحرف می شود . ترندلنبرگ مثبت علاوه بر دررفتگی مفصل ران، در فلج و یا ضعف عضلات ابداکتور و Coxa Vara نیز مشهود است.
علائم دررفتگی مادرزادی دوطرفه مفصل ران برخلاف دررفتگی یک طرفه چندان آشکار نبوده و غالبا دیر تر تشخیص داده می شود. محدودیت ابداکسیون مفصل ران، وسیع بودن پرینه و راه رفتن اردک وار و افزایش لوردوز کمری از علائم مشخص این نوع دررفتگی هستند.
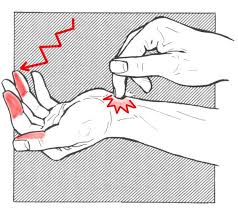
9) تستهای سندرم کانال کارپ
غیر از علائم بالینی ، تست فالن (Phalen Test) در این بیماران معمولا مثبت است . در تست فالن مچ دست به سمت کف دست خم میشود و چنانچه کمتر از یک دقیقه علائم گزگز و بی حسی در مسیر عصب مدیان ایجاد شد مثبت تلقی می شود. در سندروم کانال کارپ فشار مستقیم بر روی عصب مدیان در ناحیه مچ دست نیز ظرف کمتر از 30 ثانیه علائم فوق را ایجاد می نماید. همچنین ضربه روی ناحیه مچ دست باعث تیر کشیدن سه انگشت اول می شود (Tinel Sign) .